 «Колоректальный рак» — собирательное понятие для рака (опухоли) различных отделов толстой (colon) и прямой (rectum) кишки.
«Колоректальный рак» — собирательное понятие для рака (опухоли) различных отделов толстой (colon) и прямой (rectum) кишки.
Среди множества онкологических заболеваний эта патология остается наименее освещенной и наиболее покрытой мифами и страхами пациентов.
В этой первой из серии научно- информационных статьей мы хотели бы рассказать о распространенности колоректального рака, особенностях симптоматики, скрининга и диагностики.
Распространенность колоректального рака
Статистика развитых стран мира свидетельствует о неуклонном росте впервые выявленных случаев рака толстой и прямой кишки по сравнению со злокачественными опухолями любой другой локализации, кроме рака легкого. В мире, в целом, заболеваемость неодинакова: самые высокие показатели заболеваемости в Австралии и Новой Зеландии, Европе и Северной Америке, а самые низкие — в Африке и Центральной и Южной Азии. Такие географические различия, по всей видимости, определяются степенью влияния факторов риска колоректального рака – особенностей диеты, вредных привычек, экологических факторов на фоне генетически обусловленной восприимчивости к развитию данного вида рака.
В России колоректальный рак занимает одну из ведущих позиций. Среди мужчин, заболевших злокачественными новообразованиями, колоректальный рак находится на 3-м место после рака легкого и желудка, а у женщин, соответственно, после рака молочной железы и рака кожи. Тревожным фактом является высокий уровень летальности на 1-м году жизни после установления диагноза колоректального рака, обусловленный тем, что при первичном обращении пациентов к врачу запущенные формы рака (III-IV стадии) уже имеют более 70% пациентов с раком ободочной кишки и более 60% пациентов с раком прямой кишки, при этом хирургическому лечению подвергается около 40% больных.
Для сравнения: в США показатели выживаемости при колоректальном раке – одни из самых высоких в мире. Данные отчетности Национального института рака США показывают, что 61% пациентов с данным диагнозом преодолел пятилетнюю выживаемость.
В США ежегодно регистрируется приблизительно 140 000 новых случаев болезни и около 50 000 летальных исходов по поводу колоректального рака. Удивительно, но именно в США отмечается медленный, но постоянный тренд на снижение заболеваемости и смертности от колоректального рака.
В США и многих других западных странах улучшение результатов достигнуто, в частности, своевременным обнаружением и удалением полипов толстой кишки, диагностикой колоректального рака на ранней стадии и более эффективным лечением. К сожалению, во многих странах с ограниченными ресурсами и иной инфраструктурой здравоохранения, особенно в Центральной и Южной Америке и Восточной Европе, смертность от колоректального рака продолжает расти.
Факторы риска развития колоректального рака.
Колоректальный рак чаще всего развивается как перерождение аденоматозных (железистых) полипов.
Несмотря на то, что наследственная предрасположенность значительно увеличивает риск развития колоректального рака, большинство случаев являются спорадическими (непредсказуемыми, эпизодическими), а не семейными: приблизительно 80-95 % случаев спорадических против 5-20%, имеющих наследственную причину. Но колоректальный рак демонстрирует, возможно, наибольшую связь с семейным анамнезом среди всех видов рака у человека. Исследования молекулярных механизмов развития колоректального рака выявили ряд генетических нарушений, большинство из которых наследуется по аутосомно-доминантному типу и значительно повышает риск развития рака. Семейный аденоматозный полипоз и синдром Линча (наследственный неполипозный колоректальный рак) являются наиболее распространенными из семейных видов с известными генетическими дефектами, вместе на их долю приходится лишь около 5% случаев колоректального рака.
Из других наиболее известных предрасполагающих факторов стоит отметить воспалительные заболевания кишечника (язвенный колит, болезнь Крона); риск рака увеличивается с продолжительностью течения этих заболеваний. Общая заболеваемость колоректальным раком начинает увеличиваться примерно через 8 –10 лет после возникновения воспалительного заболевания кишечника и возрастает до 15-20% через 30 лет. Длительность заболевания, распространенность поражения, молодой возраст в начале заболевания и наличие осложнений воспалительного заболевания являются главными факторами риска. При наличии семейного анамнеза скринингу подлежат лица, имеющие среди родственников первой степени родства (родители, брат, сестра, ребенок) случаи рака толстой или прямой кишки, аденомы и воспалительные заболевания кишечника (неспецифический язвенный колит или болезнь Крона). Наличие у родственника такого диагноза увеличивает риск примерно в 2 раза по сравнению с популяцией в целом.
Рекомендации ряда научных сообществ по изучению колоректального рака (AmericanCollegeofGastroenterology, MultisocietyTaskForceonColorectalCancerfromtheAmericanCancerSociety, AmericanCollegeofRadiology) указывают на необходимость раннего (до 40 лет) проведения колоноскопии у пациентов, которые имеют родственников первой степени с аденомой кишечника, диагностированной в возрасте до 60 лет, или в срок на 10-15 лет раньше, чем был выявлен самый «молодой» рак в семье, особенно, если в семье есть родственники с колоректальным раком, и/или диагноз колоректального рака в семье был установлен в 60 лет и моложе.
К факторам риска колоректального рака, которые изменяют рекомендации в отношении скрининга, также относят наличие в анамнезе радиационных облучений брюшной полости в раннем возрасте (по поводу рака), диагноз акромегалии (предусматривающий возможное наличие аденоматоза толстой кишки), трансплантацию почки (как причину долгосрочной иммуносупрессивной терапии).
Существуют факторы, которые повышают риск развития колоректального рака, но не влияют на рекомендации в отношении скрининга. Установлено, что популяции людей с высокой заболеваемостью колоректальным раком употребляют пищу с низким содержанием клетчатки и в большом количестве животный белок, жир и рафинированные углеводы. Канцерогенные вещества могут попадать в организм с пищей, но более вероятно они вырабатываются микрофлорой из пищевых веществ, желчи или секрета кишечника. Ожирение примерно в 1,5 раза увеличивает риск развития колоректального рака, причем в большей степени у мужчин. Избыточное употребление алкоголя и курение также находятся в числе факторов, повышающих спорадическую заболеваемость полипозом толстого кишечника и колоректальным раком, и значительно увеличивают риск рака у пациентов с наследственными заболеваниями толстого кишечника (например, с синдромом Линча).
Возраст является значимым фактором риска: колоректальный рак является редкостью до 40 лет, однако возрастные показатели заболеваемости увеличиваются в каждом последующем десятилетии и достигают максимума в 60-75 лет.
Классификация колоректального рака.
В настоящее время большинство исследователей выделяют 3 основные гистологические формы рака ободочной кишки: железистый рак, или аденокарциному (70-75% случаев), солидный рак (до 20%) и коллоидный или слизистый рак (8-17% случаев). В соответствии с классификацией ВОЗ по степени дифференцировки различают высоко дифференцированные (низкая степень злокачественности), среднюю степень дифференцировки и злокачественности и низко дифференцированные опухоли (высокая степень злокачественности).
Симптомы колоректального рака.
 Опухоли толстой и прямой кишки растут медленно, и проходит достаточно большой период времени, прежде чем могут появиться первые признаки.Симптомы зависят от места расположения опухоли, типа, степени распространения и осложнений. Особенностью рака толстой и прямой кишки является достаточно поздняя клиническая симптоматика, иначе говоря, такая опухоль не видна и может не ощущаться; лишь только когда она вырастает до значительных размеров и прорастает соседние органы и/или дает отсевы (метастазы) пациент начинает ощущать дискомфорт, боли, отмечать кровь и слизь в стуле.
Опухоли толстой и прямой кишки растут медленно, и проходит достаточно большой период времени, прежде чем могут появиться первые признаки.Симптомы зависят от места расположения опухоли, типа, степени распространения и осложнений. Особенностью рака толстой и прямой кишки является достаточно поздняя клиническая симптоматика, иначе говоря, такая опухоль не видна и может не ощущаться; лишь только когда она вырастает до значительных размеров и прорастает соседние органы и/или дает отсевы (метастазы) пациент начинает ощущать дискомфорт, боли, отмечать кровь и слизь в стуле.
Правый отдел толстой кишки имеет большой диаметр, тонкую стенку и ее содержимое – это жидкость, поэтому обтурация развивается в последнюю очередь. Чаще пациентов беспокоит желудочно-кишечный дискомфорт, который обусловлен рефлекторными расстройствами функции соседних органов — желудка, желчного пузыря, печени, поджелудочной железы. Кровотечение из опухоли обычно скрытое, и утомляемость и утренняя слабость, вызванные анемией, могут быть единственными жалобами. Опухоли иногда становятся достаточно большими, что позволяет пропальпировать их через брюшную стенку, прежде чем появляются другие признаки. Левый отдел толстой кишки имеет меньший просвет, каловые массы в нем — полутвердой консистенции, и опухоль имеет тенденцию циркулярно суживать просвет кишки, вызывая кишечную непроходимость. Застой кишечного содержимого активирует процессы гниения и брожения, что сопровождается вздутием кишечника, урчанием в животе. Запор сменяется обильным жидким, зловонным стулом. Больного беспокоят коликообразные боли в животе. Стул может быть смешан с кровью: кровотечение при раке толстой кишки наиболее часто связано с распадом или изъязвлением опухоли. У некоторых пациентов наблюдаются симптомы прободения кишки с развитием перитонита.
При раке прямой кишки основным признаком является кровотечение при дефекации. Всякий раз, когда наблюдается кровотечение или выделение крови из заднего прохода, даже при наличии выраженного геморроя или дивертикулярной болезни, должен быть исключен сопутствующий рак. Могут присутствовать позывы на дефекацию и ощущение неполного опорожнения кишечника. Боль появляется при вовлечении тканей, окружающих прямую кишку.
В ряде случаев, еще до появления кишечных симптомов у пациентов могут обнаруживаться признаки метастатического поражения (например, увеличение печени, асцит, увеличение надключичных лимфатических узлов).
Нарушение общего состояния больных может наблюдаться и на ранних стадиях и проявляется признаками анемии без видимого кровотечения, общим недомоганием, слабостью, иногда повышением температуры тела. Эти симптомы характерны для множества заболеваний, но их появление стать поводом для немедленного обращения к врачу общей практики.
Следует обратиться к врачу за консультацией:
При повышенной утомляемости, одышке, нехарактерной для пациента бледности, если ранее их не было.
При длительных запорах или поносах.
При болях в области живота.
При наличии видимой крови в кале после дефекации.
При наличии скрытой крови в анализе кала.
При острой боли в области живота, при вздутии или асимметрии живота, при отсутствии отхождения стула и газов следует вызвать «скорую помощь» или срочно обратиться за медицинской помощью.
Скрининг и диагностика колоректального рака
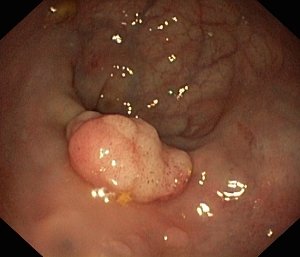
 При наличии описанных выше жалоб, а также пациентам, принадлежащим к группе высокого риска по заболеванию колоректальным раком, проводится дообследование. Наиболее информативным и общепринятым методом служит колоноскопия – эндоскопическое исследование просвета толстой, прямой кишки и части тонкой кишки. Все патологические измененные ткани и полипы будут либо полностью удалены при колоноскопии, либо от них будут взяты кусочки и отправлены на гистологическое исследование. Если образование находится на широком основании или не может быть безопасно удалено при колоноскопии, врач рассмотрит вопрос о проведении хирургического вмешательства.
При наличии описанных выше жалоб, а также пациентам, принадлежащим к группе высокого риска по заболеванию колоректальным раком, проводится дообследование. Наиболее информативным и общепринятым методом служит колоноскопия – эндоскопическое исследование просвета толстой, прямой кишки и части тонкой кишки. Все патологические измененные ткани и полипы будут либо полностью удалены при колоноскопии, либо от них будут взяты кусочки и отправлены на гистологическое исследование. Если образование находится на широком основании или не может быть безопасно удалено при колоноскопии, врач рассмотрит вопрос о проведении хирургического вмешательства.
Как только диагностирован рак, пациентам необходимо выполнить компьютерную томографию брюшной полости и грудной клетки, а также лабораторные исследования с целью выявления метастатических поражений и степени выраженности анемии.
У 70 % пациентов с колоректальным раком наблюдается повышение уровня раково-эмбрионального антигена сыворотки (РЭА) и онкомаркера СА 19.9. В дальнейшем мониторинг РЭА и СА 19.9 может быть полезным для ранней диагностики рецидива опухоли. По показаниям используются другие маркеры опухоли.
Основным скрининговым исследованием у пациентов старше 50 лет со средней степенью риска является колоноскопия. При наличии полипов или другой патологии в толстой и прямой кишке регулярность исследований может возрастать до ежегодных или каждые 3-10 лет. Оценивая степень риска развития колоректального рака у пациентов с заболеваниями кишечника, врач принимает решение о частоте проведения исследований индивидуально для каждого больного.
Лишь только такая активная позиция врачей по поводу ранней диагностики полипов и профилактике опухолей толстой и прямой кишки привела к замедлению темпов роста заболеваемости колоректальным раком в США.
Лечение колоректального рака
Хирургическое лечение.
Хирургическое лечение колоректального рака может быть проведено у 70-95 % пациентов без признаков метастатической болезни. Хирургическое лечение заключается в удалении сегмента кишки с опухолью с регионарным лимфатическим аппаратом с последующим соединением концов кишки (созданием анастомоза) для сохранения естественной способности к опорожнению кишечника. При раке прямой кишки объем операции зависит от того, на каком расстоянии от анального отверстия расположена опухоль. Если необходимо полностью удалить прямую кишку, формируется постоянная колостома (хирургически созданное отверстие в брюшной стенке и выведение кишки), через которую содержимое кишечника будет опорожнятся в калоприемник. Учитывая современные достижения медицины и приспособления для ухода за колостомой, негативные последствия этой операции сводятся к минимуму.
При наличии метастазов в печени удаление ограниченного числа метастазов у неистощенных пациентов рекомендуется в качестве дальнейшего метода хирургического лечения. Эта операция выполняется, если первичная опухоль была полностью удалена, метастаз печени находится в одной доле печени и отсутствуют внепеченочные метастазы. Выживаемость после операции в течение 5 лет составляет 6- 25 %.
ВАЖНО!!!
Эффективность лечения колоректального рака зависит от того, на какой стадии болезни пациент обратился к врачу. Только ранняя диагностика колоректального рака позволяет максимально использовать весь спектр современных методов лечения и добиться удовлетворительных результатов.
Внимательное отношение к своему организму и своевременное обращение за квалифицированной медицинской помощью увеличивает шансы на продолжение активной жизни даже при таком серьезном онкологическом заболевании.
Автор статьи — онколог-хирург, колопроктолоа, руководитель Хирургической клиники Европейского медицинского центра (EMC) Бадма Башанкаев (http://badma.bashankaev.



