Орхит – воспалительный процесс яичка, может быть последствием таких инфекционных заболеваний как эпидемический паротит, свинка, грипп, ревматизм и пневмония. Механическое повреждения яичка без своевременно оказанной медицинской помощи и надлежащего лечения может стать причиной орхита. Как очень редкое заболевание орхит бывает лишь у новорожденных мальчиков. Возникает он после инфицирования яичек из сосудов пуповины. У подростков возникает как осложнение на фоне других инфекционных заболеваний или повреждения яичка. Читать далее Орхит. Признаки заболевания и лечение
Рубрика: Пациентам
Информация по хирургии для пациентов
Ортодонтия в Петербурге: технология, искусство, медицина
Нарушение положения элементов зубного ряда в ротовой полости сегодня встречается у многих людей. Причин возникновения проблем достаточно много. Это могут быть генетические аномалии, вредные привычки (особенно в детском возрасте) или индивидуальные особенности (маленькая челюсть и крупные зубы, которым просто негде разместиться ровно). Также искривления могут возникать в результате нарушения прорезывания зубов, наличия определенных заболеваний (например, рахита), травм.
Читать далее Ортодонтия в Петербурге: технология, искусство, медицина
Секс после аборта
Поскольку любое прерывание беременности подразумевает нарушение целостности внутренних покровов матки, секс после аборта находится под запретом в течение длительного времени. Как правило, врачи рекомендуют воздержаться от него первые три-четыре недели после процедуры абортирования. Информацию на эту и другие темы вы можете найти на сайте оздоровительного портала «На здоровье!» по следующему адресу: http://www.nazdor.ru/.
Безусловным правилом в первое время после хирургического или другого прерывания гестации должна стать повышенная гигиена половых органов. Это же касается и секса после аборта. Поскольку внутренняя оболочка матки будет сильно изранена, нужно сделать все, что уменьшить риск инфекции. Оптимальным будет возобновление интимных отношений только после того, как у женщины начнется новый менструальный цикл. И совершенно недопустим интим до тех пор, пока не закончится постабортное кровотечение.
Но запрет на секс после аборта имеет смысл не только в плане высокого риска занесения инфекции. Кроме того следует учесть, что способность к зачатию может восстановиться намного раньше, чем начнутся первые месячные, а значит – важно заранее решить вопрос контрацепции. Как правило, день абортирования считается первым днем менструального месячного цикла, и если вы планируете принимать ОК – стоит начать именно с этого дня. Используя другие методы, учитывайте тот факт, что новая беременность спустя короткое время недопустима, поскольку матка не восстановилась полностью, и последствия могут быть самыми плачевными. По этой причине многие гинекологи рекомендуют гормональную контрацепцию для безопасного секса после аборта, как метод, имеющий наиболее высокий индекс Перля.
Если женщина планирует забеременеть в ближайшее время после аборта, это рекомендуется сделать только спустя полгода, не ранее. Такого срока обычно достаточно для того, чтобы организм, и в особенности – репродуктивная система, восстановились. Незащищенный секс после аборта в этот период абсолютно недопустим, поскольку высок риск развития патологий беременности. Наибольшую опасность в этом плане представляет хирургический аборт на позднем сроке гестации, в данном случае лучше пройти обследование у врача перед тем, как планировать последующую беременность.
Лучше всего, конечно, не делать аборт и не подвергать себя рискам и ограничениям…
Процедура аноскопии
Показания к проведению обследования ректума или прямой кишки могут быть разными.
Аноскопию врач может назначить, если больной жалуется на боли в анусе, выделение из заднего прохода слизи и крови, частые поносы или запоры, а также при подозрении на болезни прямой кишки.
Аноскопия — это инструментальный метод обследования ректума (прямой кишки). Проводят эту процедуру при помощи специализированного инструмента. Этот метод совсем безвреден и позволяет провести визуальную оценку анального канала и непосредственно прямой кишки на глубину около 12 см и более.
Аноскопом осматривают внутреннюю поверхность прямой кишки. Подготовка к процедуре предусматривает ряд шагов. Пред проведением такого обследования врач должен обязательно рассказать пациенту о ходе процедуры и получить его согласие на проведение. За несколько дней до диагностики рекомендуется исключить из меню продукты, которые могут провоцировать газообразование и вздутие живота. Накануне и непосредственно перед исследованием нужно сделать очистительную клизму и опорожнить кишечник.
Сама процедура как бы дополняет пальцевую диагностику прямой кишки, и после нее обязательно проводят ректороманоскопию и колоноскопию (исследование сигмовидной и толстой кишки).
Противопоказаниями являются наличие полипов на слизистой оболочке кишки, острые воспалительные заболевания (проктит и парапроктит), трещины анального отверстия, выпадение геморроидальных узлов, опухоли кишки, ожоги. Исследование лучше всего проводить после затихания острого процесса.
Как проводят диагностику? Осмотр ануса и прямой кишки проводят при помощи специального инструмента, длина которого составляет около 8 см. Аноскоп вводят в анус круговыми движениями, продвигая к ампулярной части прямой кишки. Сразу после извлечения обтуратора, инструмент осторожно и не спеша выводят. При этом заметны геморроидальные узлы, крипты, измененные увеличенные сосочки и опухоли ануса и прямой кишки.
Виды оборудования и их особенности различаются в зависимости от спектра задач. Существует множество вариаций этого прибора. Различают щелевой Ива, аноскоп со скошенной вводимой частью, а также пластиковые и приборы для одноразового использования. На таких моделях обычно встроена осветительная лампочка на вводимой части.
Возможно проведение аноскопии с использование ректальных зеркал. Их вводят в анус, раздвигают ягодицы, и осматривают какой либо фрагмент слизистой оболочки.
Медицинский прибор синускан.
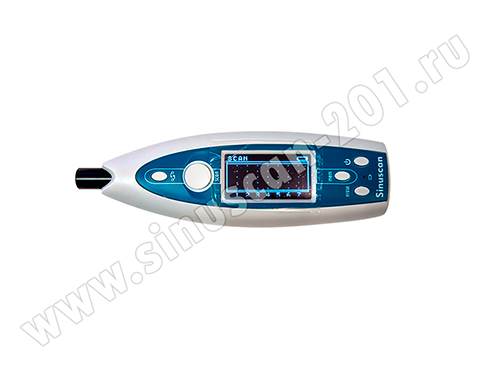
Синускоп – это один из многочисленных разновидностей эхолотов, то есть ультразвуковых излучателей. Это если по сути. А на самом деле, эхосинускоп служит для быстрой диагностики и мониторинга синусита – то есть воспаления придаточных носовых пазух. Этот медицинский прибор, Синускан, очень удобен для врачей в эксплуатации. При помощи данной модели синускопа можно оперативно и без особой подготовки провести обследование и вывести на экран или распечатать результаты, а при необходимости – повторить обследование хоть на следующий день, чтобы видеть картину в динамике. Притом этот процесс безопасен для пациентов практически любого возраста.
Эхосинускоп серии синускан сконструтирован в Финляндии, то есть с соблюдением европейских норм и качества. Он предназначается для ультразвуковых обследований пазух носа и позволяет выявить воспаления уже на ранних стадиях. Синускоп посылает в определенную зону ультразвуковой импульс частотой з мГц, а затем принимает и усиливает отражающийся от тканей носовых пазух сигнал. Если в пазухах нет воспалительных процессов, то ультразвук отражается от костных тканей, и принятый сигнал имеет, соответственно, один вид. Но если есть – сигнал отражается от вязкого гнойного содержимого, и это четко видно на мониторе. Кроме того, интерфейс прибора позволяет легко распечатать результаты обследования для предоставления лечащему врачу.
Аппарат для ультразвуковой диагностики синускан имеет целый ряд преимуществ. Для проведения эхосинускопии не требуется тельной подготовки пациента. Эта процедура безопасна для всех категорий пациентов, начиная с детей от трех лет, и также абсолютно безболезненна. Его точность подтверждена многочисленными перекрестными исследованиями.
Так что если вы чувствуете голвоные боли и постоянную заложенность носа – это признак того, что у вас, возможно, синусит – острое или хроническое заболевание придаточных носовых пазух. Лучшим, что вы сможете сделать в этой ситуации – немедленно обратится к врачу, который, скорее всего, отправит вас на диагностику с помощью синускана. Процедура безболезненна, она проводится быстро и она безвредна. А вот точность прибора потрясающая – вы будете точно знать, развился ли у вас синусит или голова болит от переутомления, и пора просто съездить отдохнуть. Не затягивайте – эта болезнь не так безопасна, как кажется! А в борьбе с ней передовые позиции удерживает ультразвуковой прибор синускан.
Заказать этот функциональный аппарат удобно у официального поставщика в России — на сайте http://www.sinuscan.ru
Эндокринология
Для того, чтобы организм человека работал правильно, необходимо взаимодействие всех органов, обмен веществами и микроэлементами. Болезнь одного органа может повлиять на состояние всего организма. Именно поэтому следует беспокоиться при любых сигналах и болях. Лучше всего взять за правило проходить профилактические осмотры один раз в полгода, таким образом, врач сможет выявить заболевания еще в самом начале их развития. Читать далее Эндокринология
Особенности УЗИ при беременности
В период ведения беременности женщина должна пройти ультразвуковые исследования, по крайней мере, 4 раза. Это минимум необходимые для любой, нормально развивающейся беременности. Если возникнут какие-либо осложнения, число исследований может возрасти.
Первое УЗИ при беременности должно быть проведено в срок до 7 недель (в идеале — в 5-6 недель). Во время исследования устанавливается факт маточной беременности и определяется место, где прикреплено плодное яйцо, а также точный период беременности. На ранних стадиях можно уточнить возраст плода с точностью до 2-3 дней. В будущем эти границы будут более широки. Также ультразвуковое исследование раннего периода позволяет определить несколько беременностей или, так называемую, ложную беременность.
Примерно через 3-4 недель проводится второе УЗИ. В этот период проверяются образованные функции сердца ребенка. Во время осмотра врач исключает наличие возможных серьезных аномалий в развитии плода, что позволяет, если это необходимо, прервать беременность.
До 19-21 недели беременная женщина может не вспоминать о том, что ей пришлось пойти на УЗИ. В третьем исследовании оценивается, правильно ли развиты все органы и системы жизнеобеспечения уже взрослого ребенка, показывается отсутствие возможных патологий.
Четвертое УЗИ, последнее, проводится в 32-34 недели, как раз перед рождением. Во время исследования можно установить задержку в развитии плода, выявить патологии плода, которые на более ранних периодах не могли быть установлены, определить количество околоплодной жидкости, предлежание плаценты и правильное положение плода.
Ультразвук — высокодиагностический метод пренатальной диагностики, помогающий определить способ родов, физиологические или кесарево сечение, а также существует ли у плода сосудистая или плацентарная недостаточность, будет ли ребенок двигаться по родовым путям матери головой вперед? Бывает так, что ребенок в течение последней недели может значительно добавить, как рост так и вес. Это дает врачу возможность спрогнозировать возможные осложнения во время родов, сможет ли женщина родить сама или врач должен помочь с помощью кесарева сечения?
Если возникнут подозрения на наличие патологии или возможность ее развития, врач может попросить более частые УЗИ-исследования, ведь необходимо следить за динамикой развития патологии, а также делать прогнозы и принимать меры в соответствии с полученными результатами. Будущая мать должна понять, что частые УЗИ в данном случае — ответственность и забота врача о ее беременности и защита жизни и здоровья своего ребенка.
Ультразвук — это информация о развитии ребенка, надежный и, самое главное, безопасный помощник врача, поэтому стоит серьезно относиться к исследованию.
Целебный напиток – китайский чай
Целебный напиток – китайский чай
О том, что чай обладает лечебными свойствами, люди знали еще во времена глубокой древности. Это стало одной из причин, согласно которой к этому напитку относятся с таким почтением и уважением, особенно в странах Востока. Читать далее Целебный напиток – китайский чай
Общий анализ крови
Наиболее важным и распространенным видом анализа крови является общеклинический, в который входят определение:
— концентрации гемоглобина,
— скорости оседания эритроцитов,
— цветного показателя,
— подсчет количества эритроцитов, лейкоцитов, изучение лейкограммы. Дополнительно определяются длительность кровотечения, время свертываемости, подсчет тромбоцитов и юных форм кровяных клеток. Обычно исследуется капиллярная кровь.
Гемоглобин /Нв/ — пигмент крови, обеспечивающий перенос кислорода к тканям. В норме содержание его у мужчин 140-140 г/л, у женщин 120-140 г/л. Минимальное количество Нв, когда человек жизнеспособен, составляет 10 г/л. В норме у мужчин определяется 4,5-5,3 млн. эритроцитов, у женщин 3,8-5,1млн. Если количество эритроцитов в крови в пределах 1 000000 человек погибает. Кроме эритроцитов, зрелых клеток красной крови, у здоровых людей выявляется и молодые эритроциты — ретикулоциты в пределах 0,5-1,0%. Увеличение их числа указывает на усиление процессов регенерации кроветворения, снижение — на угнетение функции костного мозга. При постгеморрагической анемии, гемолитическом кризе закономерно наблюдается рост числа ретикулоцитов до 10-20%.
Цветной показатель – ЦП — характеризует степень насыщенности эритроцитов гемоглобином. В норме он составляет 0,8-1,1. Снижение числа ЭР ниже 3,5000000, Нв до 110 г/л можно считать анемией. Она может иметь врожденный характер — гемоглобинопатии с наследственной неполноценностью эритропоэза, проявляющийся нарушением синтеза Нв с появлением патологических его форм.
Большую группу составляют приобретенные анемии, которые в свою очередь, могут возникнуть в результате дефицита витамина В12 и фолиевой кислоты, нарушений процесса всасывания железа в желудке, гемолиза и кровотечений. В случаях последних может возникнуть стойкая гипохромная (с низким насыщением Эр Нв) железодефицитная форма. Такая же анемия с появле-нием в крови нормобластов наблюдается при злокачественных заболеваниях с метастазами в костный мозг грудины и тел позвонков. Анемия – неизбежный спутник системных заболеваний органов кроветворения, нередка она при острых и хронических инфекционных поражениях почек.
Гиперхромная анемия (ЦП больше 1,2, достигает 1,5) чаще встречается в случаях нарушений всасывания цианокобаламина и фолиевой кислоты в ЖКТ, она основной признак анемии Адиссона — Бирмера, может быть симптомов многочисленных заболеваний, сопровождающихся дефицитом витамина В12 –глистная инвазия, ахилический гастрит, полипоз ЖКТ, после резекции желудка, беременности. Увеличение количества эритроцитов более 5,5000000 и концентрации Нв 170-180 г/л дает повод заподозрить эритремию, отдельную нозологическую форму заболевания крови, или же вторичный эритроцитоз, встречающийся при хронической легочной недостаточности, пороках сердца, отравлениях угарным газом, пищевых токсикоинфекциях. Компенсаторный эритроцитоз проявляется у жителей высокогорья.
Вторая составная часть кровяных клеток — клетки белой крови – лейкоциты причем отдельные их формы выполняют различные функции.
Нейтрофилы — богаты ферментами, обладают фагоцитарной активностью и осуществляют бактерицидную, вирусоцидную и дезинтоксикационную функции. Они могут выходить за пределы сосудов и активно двигаться к очагу воспаления. Их высокая ферментативная активность способствует очищению раны от некроза и активации процессов грануляции. Процент содержания палочкоядерных нейтрофилов составляет 1-6%, сегментоядерных — 47-72%, причем, увеличение молодых форм (палочкоядерных) характерно для острых воспалений с интоксикацией. Увеличение количества нейтрофилов в крови наблюдается при различных воспалительных процессах в поджелудочной железе, инфарктах, злокачественных новообразованиях, инфекционных заболеваниях. Нейтропения наблюдается при брюшном тифе, гриппе, малярии, гепатитах А и В, полиомиелите. Появление токсической зернистости нейтрофилов характеризует угнетение их функции.
Эозинофилы — клетки, участвующие в аллергических процессах. В норме содержание их 0,5-5,0%. Эти клетки направляются к местам скопления антигена, захватывают его и перераспределяют в организме. В гранулах эозинофи-лов содержатся соединения с антигистаминовой активностью, что дает возможность проявлять им антитоксическую роль в аллергических процессах. Эозинофилия — показатель сенсибилизации организма, она часто встречается при глистных инвазиях, аллергических заболеваниях, дерматозах, коллагенозах, системных заболеваниях крови, злокачественных новообразованиях, эндокринопатиях, термических поражениях. Снижение количества эозинофилов вплоть до полного их отсутствия может быть на высоте инфекционных заболеваний и воспалительных процессов.
Базофильные лейкоциты содержат гепарин и переносят его к стенкам сосудов. Кроме того, они являются носителями гистамина, что предусматривает участие их в воспалительных и аллергических реакциях. Количество их в норме составляет 0-1%. Некоторое увеличение содержания базофилов отмечено при лимфогранулематозе, гемофилии, хроническом миелолейкозе, гипофункции щитовидной железы.
Моноциты способны к амебоидному движению и фагоцитозу. Они активны в отношении остаток клеток, малярийных плазмодий, микобактерий туберкулеза. Количество их в норме составляет 3-11%. Увеличение числа этих клеток наблюдается при острых инфекциях, уменьшение — в случаях септических состояний, брюшном тифе.
Лимфоциты могут быть отнесены к клеткам крови лишь условно. Под этим названием объединяется группа клеток, сходных морфологически, но разных по функциям. Основная масса их участвует в иммунологических реакциях. Количество в норме составляет 19-37%. Выделены Т и В лимфоциты. Т лимфоциты проходят дифференцировку в тимусе, способны распознать антитела и уничтожать их, чем обеспечивается клеточный иммунитет. Дифференцировка В лимфоцитов происходит в структурах костного мозга. Они способны к антителообразованию и поддерживают гуморальный иммунитет. Увеличение количества лимфоцитов наблюдается при хронических инфекциях, (туберкулезе, сифилисе) и является благоприятным признаком их течения. Относительный лимфоцитоз при общем уменьшении лейкоцитов при инфекциях указывает на отсутствие осложнений. Уменьшение содержания лимфоцитов при гнойных заболеваниях, тяжелых инфекциях, лимфогранулематозе, лучевой болезни в прогностическом отношении как правило, неблагоприятный симптом.
Лейкоциты — клетки крови, чутко реагирующие на изменения в организме. Общее количество их подвержено значительным изменениям в зависимости от функциональной активности человека, времени суток, акта пищеварения, возраста. Нормальное количество их 4500-8000 .Увеличение до 9000-10000 называется лейкоцитозом, уменьшение до 4000 и менее – лейкопения. Увеличе-ние содержания белых кровяных клеток — признак острых инфекций, воспалений, коматозных состояний, злокачественных новообразований, заболеваний системы крови, результат лечения некоторыми лекарственными веществами (АКТГ, кортикостероидами).Такое явление наблюдается и в физиологических условиях — при беременности, лактации, перед месячными, после физических и психических напряжений, приема пищи. Лейкопения закономерно встречается при некоторых инфекциях — брюшном тифе, малярии, гриппе, кори, гепатитах А и Б, острых лейкозах, хронических инфекциях. Иногда она развивается при эндокринных заболеваниях — акромегалии, аддиссоновой болезни, тиреотоксикозе, приема лекарственных веществ — сульфаниламидов, нестреоидных про-тивовоспалительных препаратов, некоторых антибиотиков (левомицетин). Большое практическое значение имеет анализ лейкоцитарной формулы, которая и в физиологических условиях подвержена большим изменениям. При патологии возможно абсолютное или относительное увеличение или уменьшение какого-либо вида лейкоцита. При тяжелых инфекциях, гнойных и септических процессах лейкоцитарная формула изменяется за счет увеличение количества палочкоядерных нейтрофилов и появления юных клеток – мегамиелоцитов и миелоцитов, что называется сдвигом формулы влево. Сдвиг вправо — за счет увеличения содержания сегментноядерных нейтрофилов. Индекс сдвига рассчитывается по формуле:
моноциты +мегамиелоциты + палочкоядерные
ИС= ———————————————————-
сегментноядерные
В норме ИС составляет 0,06
Скорость оседания эритроцитов — СОЭ, в основном определяется качественными и количественными изменениями белков плазмы. Высокое содержание крупнодисперсных белков ( глобулинов, фибриногенов приводит к ускорению СОЭ, и наоборот, увеличение содержания альбуминов замедляет СОЭ. Кроме диспротеинемии, на СОЭ влияет и другие факторы. Способствует ускорению алкалоз, уменьшение числа эритроцитов, повышение окружающей температуры; уменьшению — повышения в крови содержания желчных кислот и желчных пигментов, ацидоз, повышение вязкости крови, увеличение числа эритроцитов и т.д. Резкое замедление СОЭ, вплоть до остановки — признак эритремии.
Тромбоциты — клетки крови, играющие важную роль в процессе гемостаза. В норме их количество составляет 200000-400000.Они обладают также антифибринолитической активностью. Уменьшение числа тромбоцитов наблюдается при тромбоцитопенической пурпуре, острых лейкозах, В12-дефицитных анемиях, циррозе печени, увеличение — при полицитемии, после острых кровопотерь, злокачественных новообразованиях.
Предменструальный синдром
Общие положения. Предменструальный синдром характеризуется появлением физических, эмоциональных или психологических нарушений во второй половине менструального цикла (лютеиновая фаза, 7-10 сут перед менструацией) и их разрешением вскоре после начала менструации. Бессимптомный промежуток в первой половине (фолликулярной фазе) менструального цикла должен составлять > 1 нед. В 90% случаев предменструальный синдром протекает легко, в 10% — тяжело. Чаще всего он развивается у женщин в возрасте около 30 лет; независимо от расовой и социально-экономической принадлежности. После гистерэктомии предменструальный синдром может развиваться, если сохранен хотя бы один яичник.
Клинические проявления предменструального синдрома могут быть очень разнообразными. Для диагностики предменструального синдрома не обязательно наличие всех критериев предменструальной дисфории. Возможны дополнительные симптомы: метеоризм, запор, диарея, боли в горле, сердцебиение, дизурия, головокружение и т.д.
Календарь симптомов помогает установить цикличность и оценить эффективность лечения.
Причины предменструального синдрома
1. Гормональные и химические. Существует множество теорий предменструального синдрома. Вероятно, заболевание связано с дисбалансом нейромедиаторов при нормальном гормональном цикле.
2. Биопсихосоциальные. Существенное значение имеют ожидания, надежды, особенности личности, стиль поведения, сексуальный опыт, реакции партнера, социальная поддержка.
КРИТЕРИИ ПРЕДМЕНСТРУАЛЬНОГО СИНДРОМА (ПРЕДМЕНСТРУАЛЬНАЯ ДИСФОРИЯ)
Необходимо выявить 1 симптом из 1 группы и 5 симптомов из 2 группы
1 группа
• Чувство досады, отчаяния, самоуничижения
• Чувство напряжения, тревоги, нервозности
• Выраженные колебания настроения, сопровождающиеся страхом
• Постоянная раздражительность, злость, учащение конфликтов с окружающими
2 группа
• Снижение интереса к обычным делам, иногда сопровождающееся отказом от социальных отношений
• Нарушение концентрации внимания
• Чувство усталости, сонливости, вялости
• Выраженные нарушения аппетита, иногда — обжорство или потребность в определенных продуктах
• Гиперсомния или бессонница
• Чувство подавленности или потери самоконтроля
• Болезненность или нагрубание молочных желез, головная боль, боли в суставах или мышцах, ощущение вздутия живота или прибавки веса (одежда, обувь или кольца кажутся тесными)
• Симптомы мешают работе, повседневным делам или взаимоотношениям с окружающими. Симптомы не могут быть объяснены другим заболеванием (большая депрессия, паника, дистимия,расстройство личности), хотя иногда накладываются на него.
Лечение предменструального синдрома
1. Подтверждение диагноза предменструального синдрома. Симптомы обусловлены не только психологическими причинами. Рекомендуется формировать группы взаимной поддержки.
2. Регулярные аэробные физические упражнения улучшают настроение и облегчают соматические симптомы.
3. Психотерапия. Купирование стресса, релаксация, поддерживающая психотерапия.
4. Диета. Ограничение соли (задержка жидкости), кофеина (болезненность молочных желез), алкоголя, жиров. Повышение доли углеводов и клетчатки в рационе. Рекомендуется витамин Вб по 50 мг внутрь 3 р/сут для профилактики периферической нейропатии.
5. Лекарственная терапия.
а. Нагрубание молочных желез уменьшается при лечении бромокриитииом по 2,5 мг на ночь или даназолом но 200 мг/сут 1-2 р/сут.
б. Антидепрессанты. Дозы СИОЗС (флуоксетина, сертралин и др.) подбирают до получения клинического эффекта. Эффективен также прием кло- мипрамииа по 25-75 мг/сут. Препарат но возможности назначают только во время лютеиновой фазы, но ири необходимости можно применять в течение всего месяца. В большом количестве плацебо-контролируемых клинических испытаний показано, что антидепрессанты уменьшают тяжесть предменструальных симптомов.
в. При преобладании чувства тревоги показаны успокаивающие препараты, например, буснирои по 5-10 мг внутрь 3 р/сут. Дополнительно можно назначить бензодиазепины, но с большой осторожностью из-за возможности привыкания.
г. Кальций. В плацебо-контролируемых исследованиях ноказана эффективность приема кальция по 1000-1200 мг/сут (2 р/сут) или магния по 400 МЕ/сут внутрь во время лютеиновой фазы.
д. Диуретики. При прибавке веса, вздутии живота, отеках препаратом выбора считают спиронолактон по 25 мг 3-4 р/сут во время лютеиновой фазы (за 12 сут до менструации).
е. Ингибиторы простагландинов. Ибупрофен по 400-800 мг 3 р/сут; напроксен по 500 мг внутрь 2 р/сут; мефенамовая кислота по 500 мг 3 р/сут, начиная за 10 сут до менструации и продолжая до 2 сут менструации. Облегчают как физические, так и эмоциональные симптомы.
ж. Угнетение менструального цикла с помощью ПК или Депо-Провера. Реже применяют агонисты гонадотропин-рилизинг гормона.
з. Прогестерон по 100-400 мг внутрь 2 р/сут. Влагалищные или ректальные свечи по 200-400 мг/сут во время лютеиновой фазы. Также можно применять медроксинрогестерон по 10-20 мг/сут внутрь.
